- ロコモ・骨粗鬆症外来とは?
- 骨粗鬆症とは
- ロコモティブシンドローム(ロコモ)とは
- 骨粗鬆症とロコモは深く関係しています
- 当院の骨粗鬆症・ロコモ外来の特徴
- 検査の流れ
- 骨粗鬆症・ロコモを放置するとどうなる?
- 治療・予防のポイント
- よくある質問(FAQ)
ロコモ・骨粗鬆症外来とは?
 年齢とともに増えてくる「骨折」や「歩行の不安定さ」。
年齢とともに増えてくる「骨折」や「歩行の不安定さ」。これらの多くは、骨の強さの低下(骨粗しょう症)と運動器の衰え(ロコモティブシンドローム=ロコモ)が関係しています。
当院のロコモ・骨粗鬆症外来では、転倒や骨折を未然に防ぎ、健康寿命を延ばすために、骨の状態と筋肉・関節のバランスを総合的に評価・治療しています。「まだ大丈夫」と思っていても、知らないうちに骨密度が下がり、骨折リスクが高まっていることがあります。
定期的な検査と早めの対策が、“寝たきり”や“要介護”の予防につながります。
骨粗鬆症とは
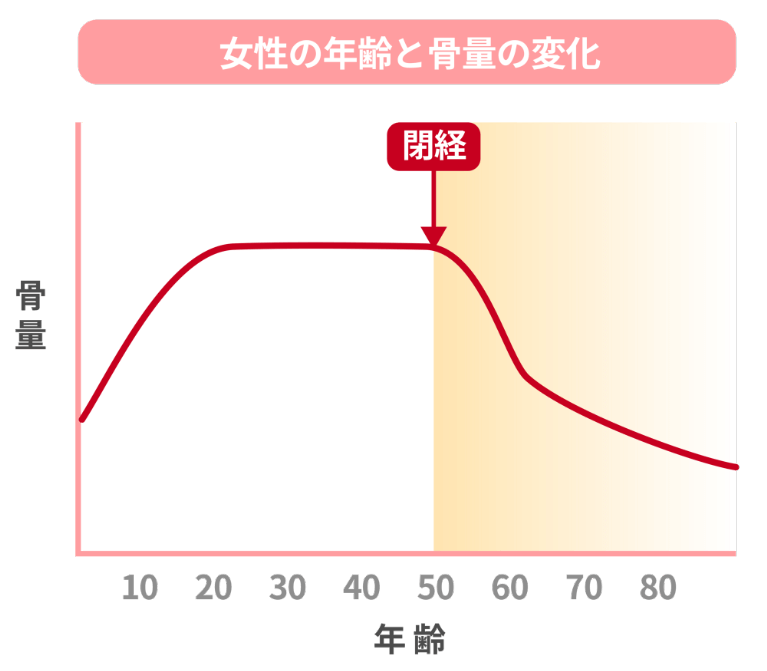 骨粗鬆症とは、骨の中のカルシウムやコラーゲンなどが減少し、骨がもろくなる病気です。
骨粗鬆症とは、骨の中のカルシウムやコラーゲンなどが減少し、骨がもろくなる病気です。
骨がスカスカになり、ちょっとした転倒でも骨折しやすくなります。
特に、閉経後の女性や高齢者では、女性ホルモンの減少や加齢により骨密度が低下しやすく、背骨の圧迫骨折や手首・太ももの骨折が起こりやすくなります。初期にはほとんど自覚症状がなく、骨折して初めて気づくケースが多いため、定期的な骨密度検査(DEXA法・超音波法)でのチェックが大切です。
骨粗鬆症は「加齢による自然な現象」ではなく、早期発見・治療で進行を防げる病気です。
適切な治療により、骨量を保ち、将来の骨折リスクを大きく減らすことができます。
ロコモティブシンドローム(ロコモ)とは
ロコモティブシンドローム(略してロコモ)とは、骨・関節・筋肉などの運動器が衰えることで、立つ・歩くなどの移動機能が低下する状態を指します。
ロコモは、
- 骨粗鬆症(骨がもろくなる)
- 変形性膝関節症や脊椎疾患(関節の変形や痛み)
- サルコペニア(筋肉量の減少)
などが重なって起こります。
進行すると転倒・骨折をきっかけに歩けなくなり、寝たきりや要介護の原因となります。
実際、ロコモは「要支援・要介護の主な原因の第1位」ともいわれています。
ロコモは、適切な検査と運動指導により予防・改善が可能です。
当院では、筋力・バランス・関節の柔軟性を総合的にチェックし、一人ひとりに合わせた治療・トレーニングプランをご提案します。
骨粗鬆症とロコモは深く関係しています
 骨粗鬆症とロコモは、別々の病気のように見えて実は密接に関係しています。
骨粗鬆症とロコモは、別々の病気のように見えて実は密接に関係しています。
骨粗鬆症で骨がもろくなると、ちょっとした転倒でも骨折しやすくなります。
骨折によって痛みや不安から動かなくなると、筋肉や関節が弱り、運動機能の低下(ロコモ)が進行します。
一方で、ロコモによって筋力やバランス機能が落ちると転倒しやすくなり、骨折リスクが上がるという悪循環も起こります。このように、骨粗鬆症とロコモは互いに影響し合い、放置すると「歩けない」「立ち上がれない」状態につながることがあります。
骨と筋肉は“同時に守る”ことが大切です
骨と筋肉は、同じ「運動器」の一部として連動しています。骨だけを治療しても、筋肉や関節が弱っていれば、転倒や骨折のリスクは減りません。そのため当院では、骨と筋肉の両面から予防・治療を行うことを重視しています。
定期的な骨密度検査に加え、筋力測定や姿勢・歩行のチェックも行い、「転倒しにくく、動ける体」を維持できるようサポートします。
当院のロコモ・骨粗鬆症外来の特徴
当院では、骨粗鬆症やロコモティブシンドロームを“早期に見つけ、進行を防ぐ”ための専門的な診療を行っています。骨の検査だけでなく、筋力・バランス・歩行機能まで総合的に評価し、医師と理学療法士が連携して治療と再発予防をサポートします。
骨密度検査による早期発見
最新の骨密度測定装置(DEXA法・超音波法)を用いて、背骨や大腿骨などの骨の強さを正確に測定します。自覚症状がない段階でも、定期的な検査により早期発見・早期治療が可能です。
日本整形外科学会専門医による診断・治療
当院では、整形外科専門医が診察・治療を担当します。骨折リスクや生活背景を踏まえ、薬物療法・運動療法・栄養指導を組み合わせて最適な治療プランを立てます。
専門的な知識に基づき、患者様に分かりやすく説明しながら治療を進めます。
理学療法士によるリハビリ介入と運動指導
理学療法士(PT)が、筋力やバランス機能、歩行動作を専門的に評価します。その結果をもとに、患者様一人ひとりに合わせた転倒予防や下肢筋力強化のための運動プログラムを作成。医師と連携しながら、姿勢や歩行の改善・再発防止に向けたリハビリテーションを継続的に行います。
栄養・生活習慣へのアドバイス
骨を強く保つためには、食事や生活習慣も大切です。カルシウム、ビタミンD、タンパク質をしっかり摂取できるよう、食事内容やサプリメントの取り方、日光浴などの生活改善についても丁寧にご案内します。
転倒・骨折を未然に防ぐトータルケア体制
「転倒しない」「折れない」ための総合的なケアを実施しています。整形外科医・理学療法士が連携し、検査・治療・運動・予防まで一貫してサポート。健康寿命を延ばし、 “いつまでも自分の足で歩ける生活”を目指します。
検査の流れ
当院のロコモ・骨粗鬆症外来では、骨の強さと筋肉・関節の状態を総合的に評価し、転倒や骨折のリスクを早期に見つけ出します。検査から治療方針の決定まで、すべて整形外科専門医と理学療法士が連携して行います。
STEP01診察・問診
まずは医師が症状や生活状況を丁寧に伺います。
「背が縮んだ気がする」「姿勢が悪くなった」「歩くとふらつく」など、気になる変化や既往歴をもとに、骨・関節・筋肉の状態を総合的に評価します。
STEP02骨密度検査(DEXA法・超音波法)
 専用の骨密度測定装置を用いて、腰椎や大腿骨の骨の強さ(骨密度)を測定します。
専用の骨密度測定装置を用いて、腰椎や大腿骨の骨の強さ(骨密度)を測定します。数分で痛みなく行える検査で、現在の骨の健康状態を定量的に把握できます。
結果はその場で確認でき、骨折リスクの判定や治療方針の決定に役立ちます。
STEP03血液検査
血液検査では、カルシウム・ビタミンD・骨代謝マーカーなどを測定します。
これにより、骨がどの程度作られ、どれくらい壊れているかを知ることができます。
骨密度検査の結果と組み合わせることで、より正確な診断が可能になります。
STEP04筋力・バランス機能の測定(理学療法士による評価)
理学療法士(PT)が、下肢筋力・姿勢・歩行バランス・立ち上がり動作などを専門的に評価します。
必要に応じて筋肉量の測定(InBodyなど)も行い、「転倒リスク」「ロコモの進行度」を客観的に確認します。
その結果をもとに、個別の運動プログラムやリハビリ計画を作成し、日常生活に取り入れやすい形でご案内します。
STEP05結果説明・治療方針の決定
検査結果をもとに、医師が分かりやすく説明します。
必要に応じて以下のような治療を組み合わせて行います。
- 薬物療法(骨を強くする薬、ビタミンD製剤など)
- 運動療法(筋力・バランス改善のためのリハビリ)
- 栄養指導(カルシウム・ビタミンD・たんぱく質摂取)
- 生活習慣指導(転倒予防、姿勢改善など)
当院では、治療後も定期的に骨密度や筋力を再評価し、「骨と筋肉の両面から健康を守る」継続的なサポート体制を整えています。
骨粗鬆症・ロコモを放置するとどうなる?
骨粗鬆症やロコモティブシンドローム(ロコモ)は、ゆっくりと進行するため自覚しにくいのが特徴です。
しかし、放置すると気づかないうちに「骨折」「転倒」「寝たきり」へとつながる危険性があります。
骨折しやすくなり、生活が制限される
骨粗鬆症を放置すると、骨の内部がスカスカになり、少しの衝撃でも骨折してしまうようになります。
特に多いのは、背骨(圧迫骨折)・手首・太ももの付け根(大腿骨頸部骨折)です。
これらの骨折は日常生活に大きな支障をきたし、歩行困難や長期の入院が必要になることもあります。
転倒をきっかけに「寝たきり」になるリスク
ロコモを放置して筋力やバランス能力が低下すると、転倒のリスクが高まります。
転倒による骨折は、要介護・寝たきりの主な原因のひとつです。
特に大腿骨の骨折は、手術や長期リハビリが必要になり、元の生活に戻れなくなるケースも少なくありません。
運動不足が進行し、さらに悪循環に
「痛いから動かない」「転びそうで怖い」──
このように動くことを避けるようになると、筋肉が弱り、関節の可動域も狭くなります。
結果として、さらに転倒しやすくなり、ロコモや骨粗鬆症が悪化するという悪循環に陥ります。
将来的に要介護状態へ
厚生労働省の調査によると、要介護となる原因の第1位は“運動器の障害”です。
骨粗鬆症やロコモを早期に予防することは、健康寿命(介護を必要としない期間)を延ばすための最も重要な対策といえます。
骨粗鬆症やロコモは、早期発見・早期治療によって進行を抑えられる病気です。
当院では、骨密度検査や筋力評価をもとに、骨と筋肉の両面からアプローチすることで、「転倒しない」「折れない」「動ける」体づくりをサポートしています。少しでも「歩きにくくなった」「姿勢が変わった」「背が縮んだ」などの変化を感じたら、放置せずにぜひ一度ご相談ください。
治療・予防のポイント
骨粗鬆症やロコモは、早期発見と生活習慣の見直しによって進行を抑えられる病気です。
治療はもちろん、日常生活の中でできる予防を意識することで、「転倒しない」「折れない」「動ける」体を保つことができます。
運動療法 ― 筋力とバランスを鍛える
 骨や筋肉は、使うことで強くなる性質があります。
骨や筋肉は、使うことで強くなる性質があります。
適度な運動は、骨密度の維持・筋力の維持・転倒予防に非常に効果的です。
当院では、理学療法士による個別の運動プログラムを作成し、
- 下肢筋力(太もも・ふくらはぎ)を鍛えるトレーニング
- 片脚立ちやスクワットなどのバランス訓練
- 姿勢改善や歩行指導
を行います。
継続することで、転倒しにくい体づくりと関節の可動域改善が期待できます。
食事療法 ― 骨と筋肉を支える栄養を摂る
強い骨を維持するには、栄養バランスの整った食事が欠かせません。
特に以下の栄養素が重要です。
- カルシウム:骨の主成分。乳製品・小魚・緑黄色野菜などに多く含まれます。
- ビタミンD:カルシウムの吸収を助ける。魚類やキノコ類、日光浴でも生成されます。
- タンパク質:筋肉を作るもと。肉・魚・豆類をバランスよく。
必要に応じて、サプリメントや栄養補助食品の活用も医師がアドバイスします。
薬物療法 ― 骨密度の維持・骨折予防
骨粗鬆症と診断された場合は、骨の新陳代謝を整える薬を使用します。
代表的な治療薬には、
- 骨吸収を抑える薬(ビスホスホネート製剤など)
- 骨形成を促す薬(副甲状腺ホルモン製剤など)
- ビタミンD・カルシウム製剤
などがあります。
当院では、検査結果や年齢・生活背景に合わせて最適な治療薬を選択し、定期的に効果を確認しながら安全に継続していきます。
生活習慣の改善 ― 転倒を防ぐ工夫
日常生活のちょっとした工夫も、骨折や転倒の予防につながります。
- 室内の段差やカーペットにつまずかないように整理整頓
- 十分な照明で夜間の転倒を防止
- 靴は足に合った滑りにくいものを選ぶ
- 毎日のストレッチや軽い運動を継続
また、禁煙・節酒も骨密度低下の防止に役立ちます。
生活環境を整えることで、家庭内での転倒リスクを大きく減らすことができます。
定期的な検査と継続的なフォローアップ
一度治療を始めても、骨密度や筋力は時間とともに変化します。
当院では、定期的な骨密度測定・血液検査・理学療法士による機能評価を行い、治療効果を確認しながら最適なケアを続けていきます。
骨と筋肉を同時に守る「総合的な運動器ケア」により、“自分の足で歩き続ける未来”をサポートします。
よくある質問(FAQ)
骨粗鬆症は治りますか?
骨粗鬆症は完全に「治す」ことは難しい病気ですが、早期発見と治療で進行を止め、骨折を防ぐことができます。薬物療法・運動療法・栄養改善を組み合わせることで、骨密度の回復や骨の質の改善が十分に期待できます。
何歳から骨密度検査を受けたほうがいいですか?
女性は閉経前後(50歳前後)から、男性は60歳頃から骨密度検査をおすすめします。また、背が縮んだ・姿勢が悪くなった・骨折の経験がある方は、年齢に関係なく早めの検査が大切です。
骨密度検査は痛いですか?
骨密度検査は痛みのない安全な検査です。DEXA法ではベッドに横になって数分で測定が完了します。放射線量もごく少なく、レントゲンより低いレベルです。
ロコモティブシンドローム(ロコモ)はどんな症状で気づきますか?
「歩くのが遅くなった」「立ち上がりにくい」「階段がつらい」「転びやすい」などの動作の衰えがサインです。
ロコモが進行する前に、整形外科で筋力・バランス機能のチェックを受けることをおすすめします。
骨粗鬆症の薬には副作用はありますか?
どの薬にも副作用の可能性はありますが、医師の管理下で服用すれば安全に継続できます。
骨を強くする薬(ビスホスホネート製剤など)は、内服方法を守ることで副作用を防ぐことが可能です。
当院では副作用の有無を定期的にチェックしながら治療を行います。
運動はどのくらい続けると効果がありますか?
週2〜3回、1日30分程度の継続が理想です。
理学療法士の指導のもとで正しい姿勢やフォームを身につけることで、骨や筋肉への負担を減らしながら、安全に効果的な運動ができます。
食事で骨粗鬆症を予防するには何を食べればいいですか?
カルシウム・ビタミンD・タンパク質を意識的に摂ることが大切です。
乳製品・小魚・キノコ・大豆製品・卵などをバランスよく摂取しましょう。
また、過度なダイエットや偏食は骨密度低下の原因になるため注意が必要です。
サプリメントだけで骨を強くできますか?
サプリメントはあくまで食事の補助的な役割です。
栄養だけでなく、運動による刺激や日光浴(ビタミンD生成)も骨の健康に欠かせません。
医師のアドバイスのもとで、必要に応じて併用するのが理想です。
ロコモは運動すれば改善しますか?
はい。ロコモは正しい運動を継続することで改善が期待できます。
特に太もも・お尻・体幹の筋力を鍛えることで、立ち上がりや歩行が安定します。
当院では理学療法士による転倒予防・バランス改善のトレーニングを行っています。
骨粗鬆症やロコモの治療は整形外科で受けられますか?
はい。整形外科は、骨・関節・筋肉などの運動器の専門科です。
当院では骨密度検査・血液検査・リハビリ指導を組み合わせ、“骨と筋肉の両面”から総合的に治療・予防を行っています。






