- 体外衝撃波治療で治らなかった痛みを根本改善
- BTL社の体外衝撃波(集束型)について
- 集束型と拡散型の違い
- 体外衝撃波の対象疾患
- 体外衝撃波の効果とメカニズム
- 体外衝撃波の流れ
- 体外衝撃波は何日空ける?治療回数
- 体外衝撃波の副作用・リスク
- 体外衝撃波が受けられない方
- 体外衝撃波の効果が出ない・悪化するケース
- 体外衝撃波の費用
- よくある質問
体外衝撃波治療で治らなかった痛みを根本改善
 長期間続く肩・肘・膝・足の痛みは、湿布や鎮痛薬、注射、リハビリを行っても改善がみられないケースが少なくありません。その原因の多くは、腱や靱帯、骨付着部といった“深部組織の修復が追いついていない”ことにあります。
長期間続く肩・肘・膝・足の痛みは、湿布や鎮痛薬、注射、リハビリを行っても改善がみられないケースが少なくありません。その原因の多くは、腱や靱帯、骨付着部といった“深部組織の修復が追いついていない”ことにあります。
体外衝撃波治療(ESWT)は、こうした従来の保存療法では治りきらなかった慢性痛に対して、組織を根本から修復へ導くことを目的とした治療法です。
衝撃波を患部に照射することで血流を改善し、細胞レベルで治癒反応を高めるため、再発を繰り返す痛みや難治性の腱障害に有効とされています。
当院では、より深部の組織にアプローチできる BTL社製の集束型(Focused)体外衝撃波 を導入し、
「なかなか治らない痛み」「他院で改善しなかった痛み」に対しても、根本改善をめざした治療をご提供しています。
BTL社の体外衝撃波(集束型)について
 当院で導入している体外衝撃波は、世界的に評価の高い医療機器メーカー BTL社 が開発した 集束型(Focused)ESWT です。
当院で導入している体外衝撃波は、世界的に評価の高い医療機器メーカー BTL社 が開発した 集束型(Focused)ESWT です。
集束型は、衝撃波のエネルギーを一点に集中させ、患部の深部組織までしっかり届くことが最大の特徴です。
従来の圧力波(ラジアル)タイプに比べ、
- より深い場所にある腱・靱帯・骨付着部に到達できる
- 石灰沈着(石灰性腱板炎)など硬い組織にも作用しやすい
- 痛みの原因にピンポイントでアプローチできる
といったメリットがあり、国内外のガイドラインでも集束収は難治性の腱障害・付着部炎に対して高い有効性が示されています。
当院では、このBTL集束型を用いることで、「他院の保存療法では改善しなかった痛み」や「深部の腱付着部に原因がある痛み」に対して、より精度の高い治療をご提供しています。
集束型と拡散型の違い
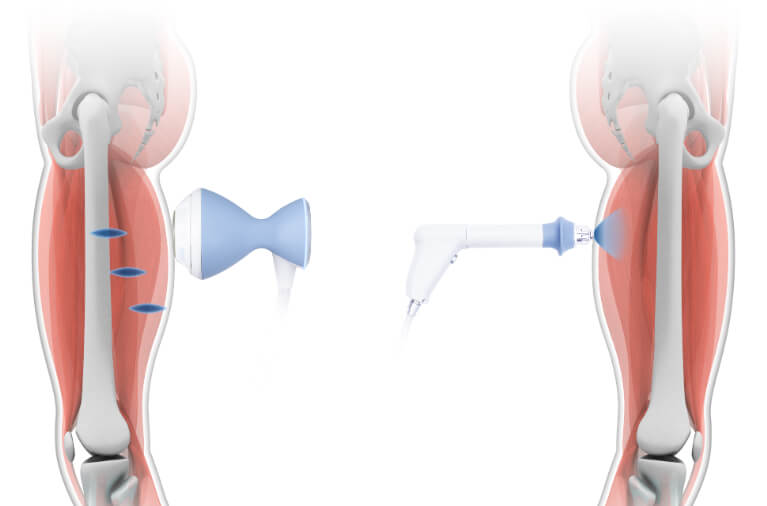
集束型(左)と拡散型(右)の違い
どちらも痛みの軽減を目的とした治療ですが、衝撃波の伝わり方・到達する深さ・適応となる症状が異なります。
集束型は、エネルギーを一点に集中させて深部の組織まで正確に届けることができるのが特徴で、難治性の腱・靱帯障害や石灰沈着など、原因そのものにアプローチしたい場合に適しています。
一方、拡散型は、衝撃波が表層から中層にかけて広く拡散するため、筋肉や筋膜などの比較的浅い組織の痛みやこりに向いています。
集束型の特徴
- エネルギーが一点に集中する
- 深部(数cmの腱・靱帯・骨付着部)まで到達できる
- 石灰沈着(石灰性腱板炎)にも作用しやすい
- 難治性の腱障害・付着部炎に有効
拡散型の特徴
-
衝撃波が広範囲に拡散する
-
表層〜中層の筋・筋膜・腱トラブルに向いている
-
筋緊張の緩和、血流改善が期待できる
-
刺激が比較的マイルドで、痛みが少ない
集束型と拡散型は、どちらが優れているというものではなく、目的や症状に応じて使い分ける治療法です。
当院では、深部の病変に確実にエネルギーを届けることができる集束型体外衝撃波を導入し、「どこへ行っても改善しなかった痛み」に対して、より根本的な治療を行っています。
体外衝撃波の対象疾患
体外衝撃波(ESWT)は、腱・靱帯・骨付着部などの慢性の痛み(腱障害・付着部炎)に特に効果が期待できる治療です。当院が導入している BTL社の集束型(Focused)衝撃波 は深部組織まで届くため、従来の治療で改善しにくかった痛みにも対応できます。
以下のような“治りにくい部位の痛み”が主な適応となります。
足の痛み
- 足底腱膜炎(足底筋膜炎)
- アキレス腱炎・アキレス腱付着部炎
- シンスプリント(脛骨過労性骨膜炎)
- 脛骨粗面炎(オスグッド病)
肩の痛み
- 石灰沈着性腱板炎(石灰性腱板炎)
※集束型は石灰沈着に対して特に有効性が高いとされています。 - 腱板炎・肩の慢性痛
肘の痛み
- 外側上顆炎(テニス肘)
- 内側上顆炎(ゴルフ肘)
膝の痛み
- 膝蓋腱炎(ジャンパー膝)
- 大腿四頭筋腱付着部炎
-
変形性膝関節症に伴う慢性痛
股関節周りの痛み
- 大転子部痛症候群(中殿筋・小殿筋腱障害)
- 腸脛靭帯炎(ランナー膝)
その他の腱障害・付着部炎
- 慢性の腱症(Tendinopathy)
- 筋・腱付着部の慢性痛全般
- スポーツによるオーバーユース障害
骨修復機能異常・骨折・軟骨損傷
- 疲労骨折
- 骨折遷延治癒
(骨折後、一定期間が経過しても骨癒合が進まない状態) - 偽関節
(骨折部が癒合せず、関節のような状態になっているもの) - 早期の離断性骨軟骨炎
- 早期の骨壊死
体外衝撃波の効果とメカニズム
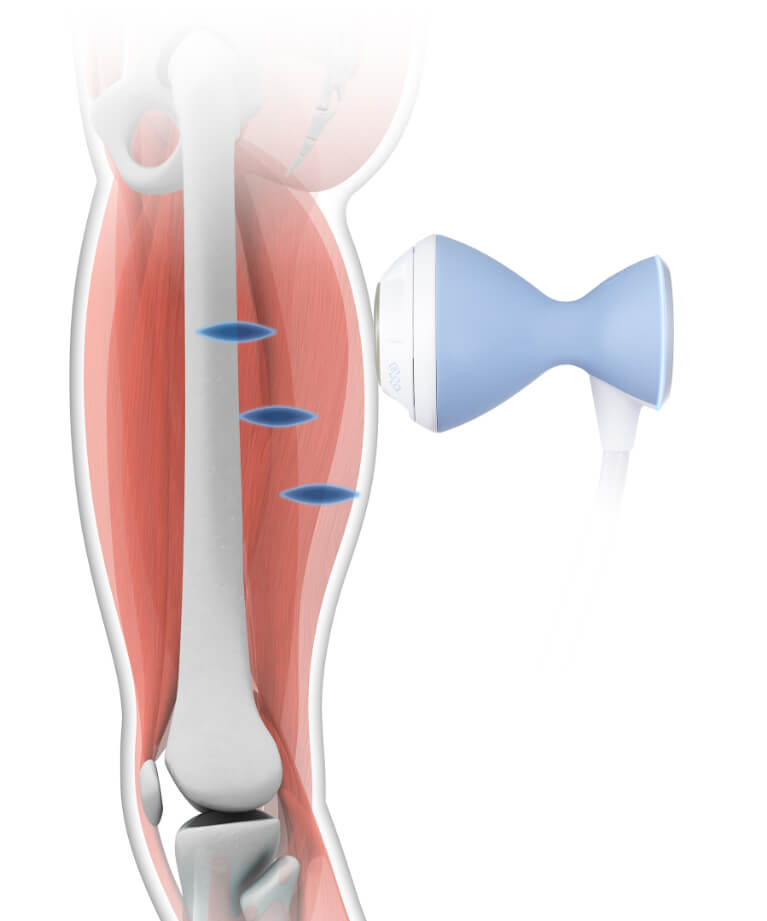 体外衝撃波治療(ESWT)は、慢性的な痛みの原因となる腱・靱帯・骨付着部に衝撃波を照射し、患部の治癒反応を自然に促す医療機器治療です。
体外衝撃波治療(ESWT)は、慢性的な痛みの原因となる腱・靱帯・骨付着部に衝撃波を照射し、患部の治癒反応を自然に促す医療機器治療です。
痛みを“一時的に和らげる”のではなく、組織そのものの修復を促す点が大きな特徴です。
治りにくい慢性痛が改善する理由は、衝撃波が細胞レベルで次のような反応を引き起こすためです。
1血流が改善し、組織の修復が進む
衝撃波の刺激により、患部の微小血管(毛細血管)が新たに形成され、
酸素と栄養が届きやすい環境へ改善します。
これにより、長期間回復が停滞していた腱や靱帯の自然治癒力が高まります。
2痛み物質が減少し、痛みが軽くなる
衝撃波は、痛みの原因となるサブスタンスPなどの痛覚に関わる物質を減少させます。
その結果、施術直後〜数日で痛みの軽減を実感しやすいとされています。
3石灰沈着を破砕し、吸収を促す
石灰性腱板炎などでは、腱に沈着した石灰が痛みの原因となります。
集束型の体外衝撃波は、この石灰に作用して微細化(破砕)し、体が吸収しやすい状態に変化させます。
4線維芽細胞を活性化し、組織の修復・再生を促す
衝撃波は“線維芽細胞”と呼ばれる組織修復に重要な細胞を刺激し、
腱・靱帯の再生、コラーゲン産生の促進につながります。
5痛みの伝達ルートをブロックする
衝撃波が神経終末に作用し、一時的に痛みの伝わり方を抑制します。
これにより、慢性的な痛みの悪循環を断ち切ることができます。
なぜ“治りにくい痛み”に効果が期待できるのか
慢性的な腱障害(腱症)は、炎症というより “微細損傷が治らないまま固く弱くなる状態(変性)” が本態です。
衝撃波は、この停滞した治癒プロセスをもう一度リセットし、再び修復モードに切り替える働きがあるため、
従来治療で改善しなかった痛みに適応されます。
効果が出るまでのタイミング
- 即時に痛みが軽くなる方もいる
- 多くは2〜6週間で最大効果が発揮される
- 組織修復を目的としているため、時間経過とともに改善が進むのが特徴
体外衝撃波の流れ
体外衝撃波治療は、診察から施術まで短時間で完了し、治療後もすぐに歩行や日常生活が可能です。
初めての方でも安心して受けていただけるよう、当院では以下の流れで実施しています。
1診察・問診(痛みの経過を確認)
痛みの部位、強さ、これまでの治療歴、スポーツ歴などを丁寧に伺います。
衝撃波治療の適応かどうかを見極めます。
2エコー(超音波)による正確な評価
腱・靱帯・骨付着部など、痛みの原因となっている部位を正確に確認します。
エコーを併用することで、痛みの原因を特定し、最も効果的な照射ポイントを判断します。
3治療部位のマーキング
照射すべき深さ・位置を調べ、必要に応じてマーキングを行います。
集束型は深部に届くため、正確な位置決めが重要です。
4体外衝撃波の照射(約5〜10分)
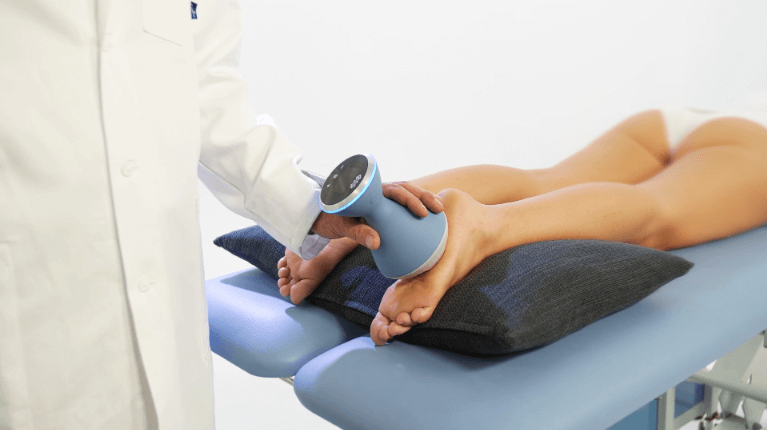 BTL社の集束型体外衝撃波を用いて、ピンポイントに衝撃波を照射します。
BTL社の集束型体外衝撃波を用いて、ピンポイントに衝撃波を照射します。
出力は痛みの程度に合わせて調整できるため、初めての方でも安心して受けられます。
5施術後の説明・日常生活の注意点
治療後すぐに歩行や運動が可能です。
必要に応じて、施術後の経過、注意点などについてお伝えします。
体外衝撃波は何日空ける?治療回数
体外衝撃波治療は、照射後に組織が修復する期間が必要なため、毎日行うのではなく一定の間隔を空けて行う治療です。
適切な間隔で行うことで治癒反応が最大限に高まり、より高い効果が期待できます。
どれくらいの間隔で行う?(何日空ける?)
一般的には、1〜2週間に1回のペースで照射するのが推奨されています。 衝撃波が細胞を刺激してから修復反応が進むまでには時間を要するため、最低でも5〜7日程度は間隔を空けることが適切とされています。
治療回数の目安
多くの研究・臨床報告では、3〜5回の照射で痛みの改善が期待できるとされています。
- 早い方:1〜2回目で変化を実感
- 一般的:3〜5回で症状が改善
- 慢性・長期化した痛み:5回以上必要なケースもあり
効果が現れるタイミング
衝撃波治療は組織修復を促す治療のため、治療直後よりも、数週間かけて改善していくのが特徴です。
- 施術直後:痛みが軽くなる方も
- 1〜2週間:治癒反応の活性化
- 2〜6週間:効果が最大化しやすい
体外衝撃波の副作用・リスク
体外衝撃波治療(ESWT)は、手術や注射を行わない低侵襲の治療法であり、
大きな副作用や重篤な合併症の報告は少なく、安全性の高い治療とされています。
しかし、衝撃波による刺激で一時的な反応が生じることがあり、以下の点に注意が必要です。
治療部位の痛み・違和感
照射中や照射後に、患部に痛みや響くような感覚を伴う場合があります。
多くは数時間〜数日以内に自然に軽減します。
発赤(赤み)、腫れ、内出血
衝撃波の刺激により、皮膚が赤くなったり軽度の腫れが出ることがあります。
内出血(青あざ)がみられる場合もありますが、通常は数日〜1週間程度で改善します。
一時的に痛みが強くなる(好転反応)
治癒反応が活性化される過程で、照射後に痛みが一時的に増すことがあります。
通常は一過性であり、治療効果が進むにつれて軽減していきます。
出力が強すぎる場合のリスク(まれ)
非常に強い出力を使用した場合、腱や靱帯に負担がかかる可能性があります。
そのため、当院では症状に応じて安全な出力に調整しながら治療を行っています。
体外衝撃波が受けられない方
- 悪性腫瘍(がん)がある部位
- 感染症がある部位(化膿・細菌感染など)
- 妊娠中の方
- 成長期の骨端線付近(高出力照射の場合)
- 強い血行障害・重度の循環器疾患
- 神経障害による痛み(坐骨神経痛など)
- 骨折直後・急性炎症がある場合
- ペースメーカー装着部位への照射
体外衝撃波の効果が出ない・悪化するケース
体外衝撃波治療は多くの慢性疼痛に有効とされていますが、
痛みの原因によっては効果が出にくいケースや、
照射直後に一時的に痛みが強まるケース(好転反応) が存在します。
治療前に知っておくことで安心して治療を受けていただけます。
効果が出ないケース
以下のように、痛みの原因が腱・靱帯以外にある場合は効果が小さくなることがあります。
- 坐骨神経痛・脊柱管狭窄症・椎間板ヘルニアなどの神経由来の痛み
- 膝の変形が高度など、構造的な問題が大きいケース
- 骨折直後、急性期の強い炎症
- 強い血行障害がある場合
- 痛みの原因部位が誤っており、適切なポイントに照射できていない場合
一時的に痛みが強くなるケース(悪化ではなく治癒反応)
体外衝撃波は組織修復を促す治療のため、施術直後〜数日間に痛みやだるさが一時的に増えることがあります。
- 衝撃波による刺激で炎症反応が一時的に高まる
- 組織修復の過程で痛みの変動が起こる
これらは多くが数日以内に軽減し、その後改善へ向かう過程でみられる一時的な反応です。
体外衝撃波の費用
 体外衝撃波治療は自費診療となります。費用に関しては、院内にてご確認ください。
体外衝撃波治療は自費診療となります。費用に関しては、院内にてご確認ください。
また、当院で再生医療を受けていただく方には、体外衝撃波治療を複数回分、追加費用なしでご提供しています。
再生医療の効果を高め、治療後の回復をよりスムーズにすることを目的としたサポート治療です。
※無料回数の詳細については、診察時にご案内いたします。
よくある質問
体外衝撃波はどのくらいの痛みの強さを対象としていますか?(軽症でも受けてよい?)
軽い痛み〜長期間続く慢性痛まで幅広く適応となります。軽症でも「繰り返す」「長引く」痛みには早期介入が有効です。
体外衝撃波と注射(ステロイド注射)では、どちらが適していますか?
急性の強い炎症には注射、慢性の腱障害には体外衝撃波が適しているケースが多いです。目的が異なるため併用する場合もあります。
運動前後に体外衝撃波を受けるとパフォーマンスに影響しますか?
治療直後から軽い運動は可能ですが、高強度トレーニングは翌日以降がおすすめです。パフォーマンス向上目的の使用(腱の調整)にも用いられています。
体外衝撃波はどれくらい持続しますか?
症状や生活習慣によりますが、多くの方が数か月〜半年以上効果が持続します。再発した場合も追加治療が可能です。
他のリハビリ(ストレッチ・筋トレ)と併用できますか?
併用は推奨されます。衝撃波で治癒が進むタイミングで、適切なリハビリを行うと改善がさらに早まります。
仕事帰りでも受けられますか?服装に制限はありますか?
施術時間が短いため、仕事帰りでも受けられます。患部を出しやすい服装が望ましいですが、必要に応じて調整できます。
インソールや装具と併用すると効果が高まりますか?
足底腱膜炎・アキレス腱障害などでは、衝撃波治療と負荷調整(インソール)が組み合わさることで効果が安定します。
金属プレートやスクリューが入っている部位でも受けられますか?
金属そのものに害はありませんが、照射部位によっては避ける必要があります。事前に診察で確認します。
どんな人が体外衝撃波に向いていますか?
湿布・薬・注射・リハビリを続けても改善しなかった慢性痛の方、手術を避けたい方、スポーツ復帰を早めたい方に向いています。






